Ретинобластома
Ретинобластома представляет собой злокачественную внутриглазную опухоль, которая образуется из нейроэктодермы глазной сетчатки. Чаще всего данное заболевание диагностируется у детей, преимущественно в раннем возрасте. Ретинобластома негативно отражается на остроте зрения, а также приводит к развитию необратимых процессов в зрительном аппарате.
Характеристики заболевания
Ретинобластома относится к злокачественным видам опухолей, развивающимся у детей преимущественно дошкольного и раннего школьного возраста. Это состояние характеризуется злокачественным поражением сетчатой и сосудистой оболочек глаз, ее орбит. Кроме того, при развитии ретинобластомы существует высокий риск метастазирования в другие органы. Среди всех злокачественных новообразований в детском возрасте до 15 лет, на долю ретинобластомы приходится менее 5%. Чаще всего это заболевание диагностируется в возрасте до 5 лет. Пиковая заболеваемость приходится на возраст от 2 до 3 лет. Распространённость болезни не зависит от пола, так как патология одинаково возникает как у мальчиков, так и у девочек.
Причины развития
Не менее, чем в 50% случаев, данное заболевание развивается на почве генетической предрасположенности. У половины детей с данным диагнозом прослеживается наследственная предрасположенность.
Врождённая ретинобластома, как правило, сочетается с такими отклонениями, как пороки сердца, кортикальный гиперостоз, расщепление верхнего нёба (волчья пасть). К дополнительным, предрасполагающим факторам развития данного заболевания, можно отнести:
-
поздний возраст родителей;
-
профессиональные вредности (работа на металлургических предприятиях и атомных электростанциях);
-
проживание в условиях неблагоприятной экологической обстановки.
Классификация
По характеру происхождения, данное заболевание классифицируется на спорадическую и наследственную формы. Наследственная ретинобластома, как правило, поражает оба глаза. Спорадическая форма данного заболевания в 95% случаев распространяется только на один глаз.
Симптомы заболевания
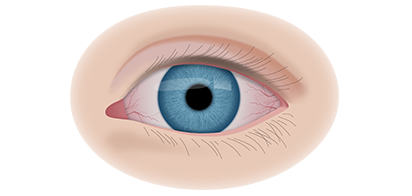
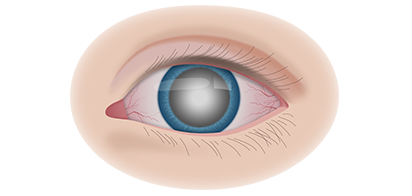
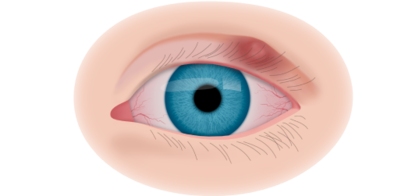
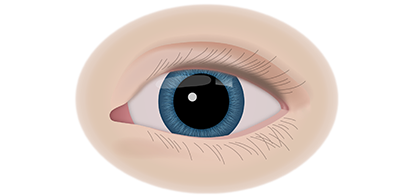
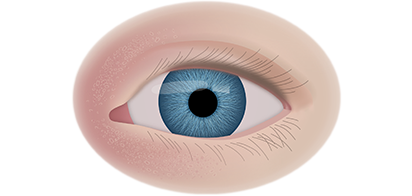
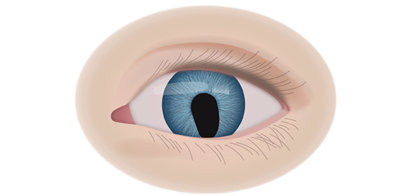
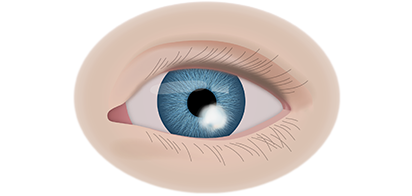
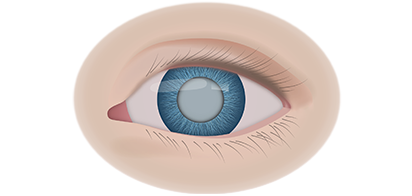
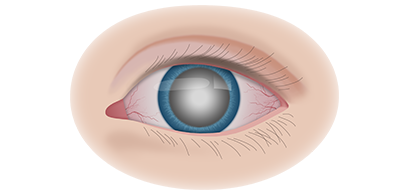
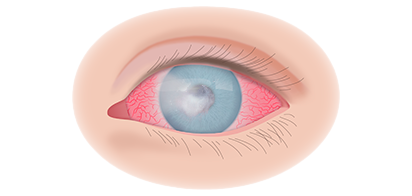
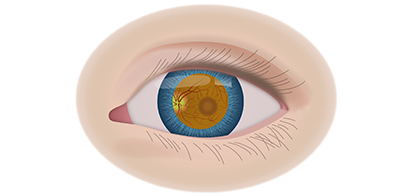
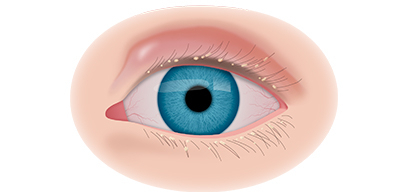
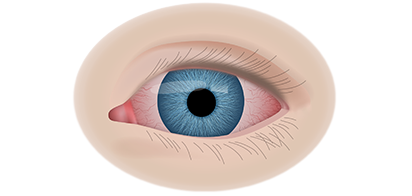
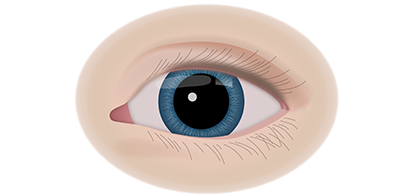
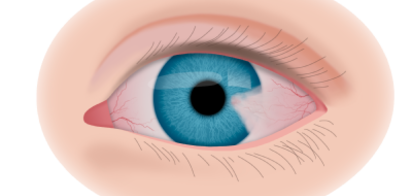
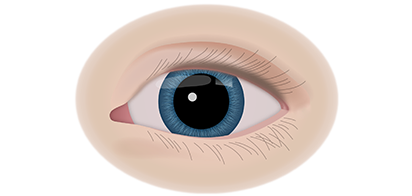
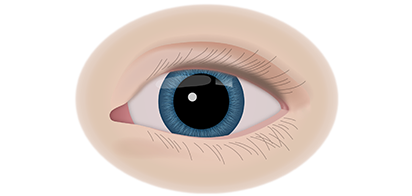
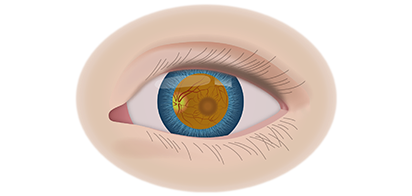
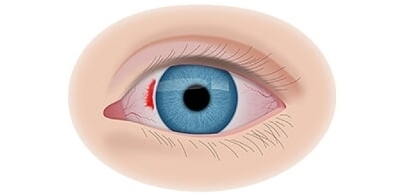
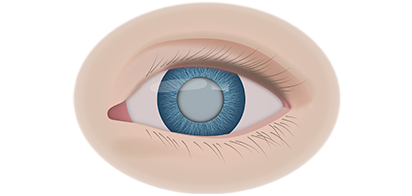
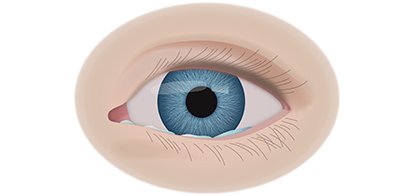
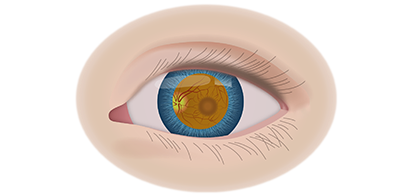
Клинические симптомы ретинобластомы напрямую зависят от стадии развития патологического процесса. На 1 стадии клинические симптомы могут полностью отсутствовать. Визуально при осмотре глаза, наблюдается симптом так называемого кошачьего глаза.
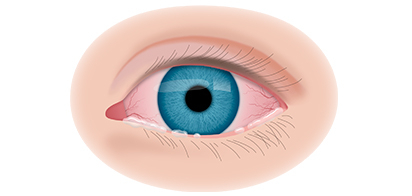
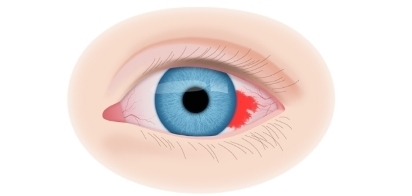
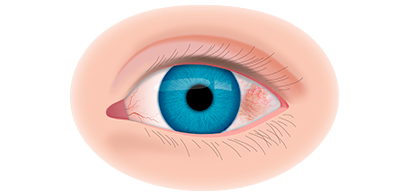
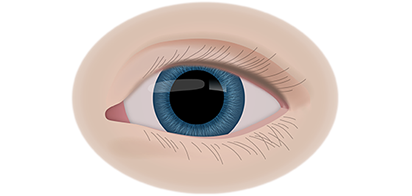
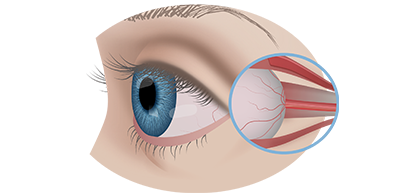
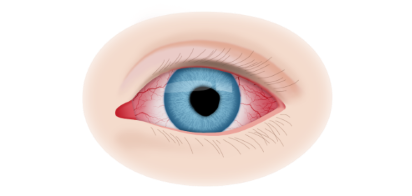
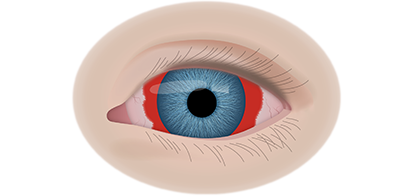
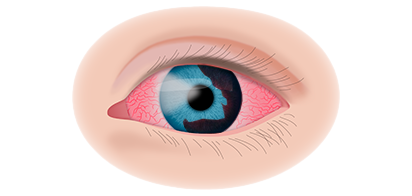
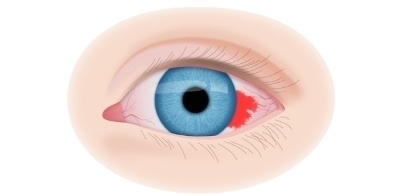
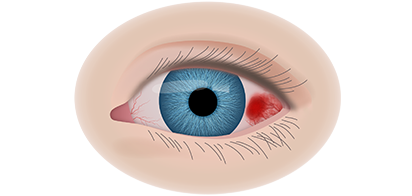
Вторая стадия злокачественного процесса сопровождается такими признаками воспалительного процесса, как слезотечение, светобоязнь, покраснение конъюнктив, увеит и иридоциклит. По мере роста опухолевидного образования усиливается болевой синдром.
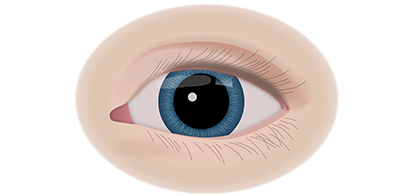
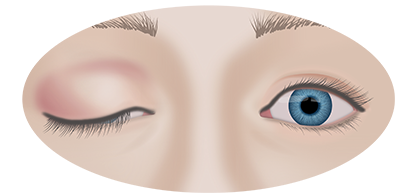
Третья стадия патологического процесса характеризуется появлением экзофтальма, когда глазные яблоки выходят за пределы глазниц.
На 4 стадии патологического процесса происходит активное метастазирование первичной опухоли в трубчатые кости, костный мозг, печень, головной мозг, кости черепа. Распространение метастазов происходит через системный кровоток, лимфоток, а также по зрительному нерву.
Диагностика
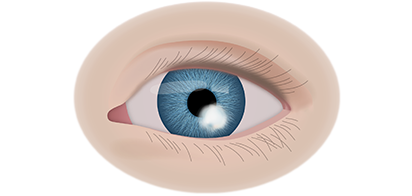
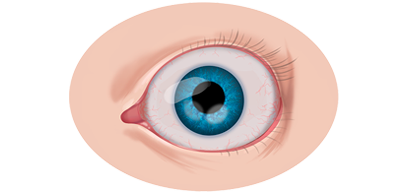
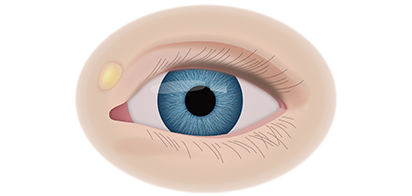
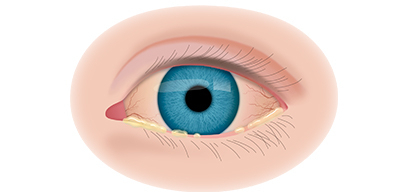
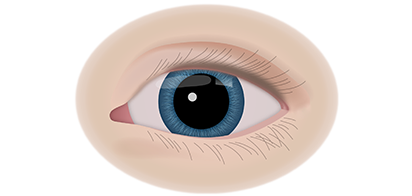
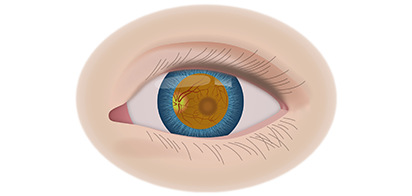
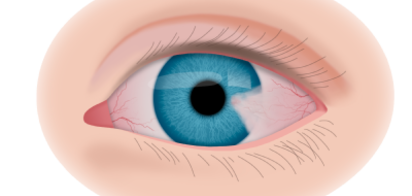
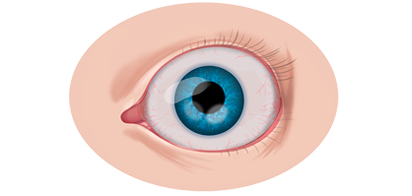
Если у ребёнка имеется наследственная предрасположенность к развитию данного заболевания, то он в течение всей жизни должен находиться под наблюдением у врача офтальмолога. Визуальными признаками развития ретинобластомы является расширение зрачка, снижение его реакции на световые раздражители, белое свечение или блеск зрачка, а также косоглазие. При подозрении на развитие ретинобластомы, назначаются такие дополнительные варианты обследования:
-
обратная и прямая офтальмоскопия;
-
биомикроскопия;
-
визометрия;
-
тонометрия;
-
экзофтальмометрия;
-
оценка бинокулярного зрения;
-
измерение угла косоглазия.
Важным методом диагностики данного заболевания, является УЗИ глаз.
Для оценки степени злокачественности и распространённости метастазов ретинобластомы, используются такие дополнительные диагностические меры:
-
рентгенологическое исследование околоносовых пазух;
-
рентгенография глазных орбит;
-
магнитно-резонансная и компьютерная томография головного мозга;
-
сцинтиграфия печени;
-
остеосцинтиграфия;
-
люмбальная пункция с последующим лабораторным исследованием спинномозговой жидкости.
Лечение ретинобластомы
Комплексная терапия данного заболевания зависит от стадии злокачественного процесса. Нередко применяется хирургическое вмешательство в комбинации с химиотерапией и лучевым воздействием. Дополнительно используется термотерапия, криотерапия, а также воздействия лазером. Комбинация перечисленных методов позволяет не только удалить саму опухоль, но и сохранить структурно-функциональное состояние зрительного аппарата. Специалисты офтальмологи и офтальмохирурги стремятся уменьшить вероятность хирургического вмешательства и отдают предпочтение консервативным методам лечения ретинобластомы. Если размер опухоли составляет менее 7 мм и местом её локализации является передний участок сетчатки, используется методика криодеструкции.
Если размер опухоли составляет менее 4 мм в диаметре и при этом она локализуется в задних отделах, используется методика фотокоагуляции. Нередко используется методика термотерапии, в ходе которой проводится комплексное воздействие на опухоль с помощью микроволн, инфракрасного и ультразвукового излучения.
При запущенном поражении глаз, выраженной глаукоме и полной утрате зрительной функции выполняется энуклеация глаз с последующим протезированием.
Этот вид злокачественных новообразований особенно чувствителен к лучевой терапии. Лучевое воздействие дает положительный эффект, особенно в комбинации с органосохраняющими операциями. В современной медицине используется как контактное, так и дистанционное облучение. К наиболее распространенным осложнениям лучевой терапии при ретинобластоме относится лучевой кератит, постлучевая катаракта, ксероз.
При массивном глазном поражении дополнительно используется химиотерапия. Особенно она актуальна при поражении зрительного нерва, а также при распространении метастазов. Наиболее эффективным вариантом химиотерапии, является комбинированное использование препаратов из группы цитостатиков (Карбоплатин, Этопозид, Винкристин).
Профилактика и прогноз
При диагностике данного заболевания на ранней стадии, а также при использовании органосохраняющих хирургических методов удается добиться полного излечения пациента. Если же пациенту была выполнена энуклеация глаза, то значительно увеличивается вероятность выживаемости. Издержкой процедуры энуклеация глаза является косметический дефект, а также потеря зрения.
Неблагоприятный прогноз при ретинобластоме наблюдается в случае прорастания злокачественной опухоли в зрительный нерв, при двустороннем поражении, а также при распространении опухоли в хориоидальную оболочку. Наиболее эффективным методом профилактики данного заболевания является регулярное медико-генетическое консультирование детей, в семейном анамнезе которых имеются случаи заболеваемости раком сетчатки. Регулярное наблюдение продолжается и во взрослом возрасте.