Деструкция стекловидного тела
Патологические изменения в гелеобразной структуре (в состав которой входят вязкая гиалуроновая кислота, соли, следы сывороточных белков, белковые фибриллы), наполняющей глазное яблоко, называются деструкцией стекловидного тела.
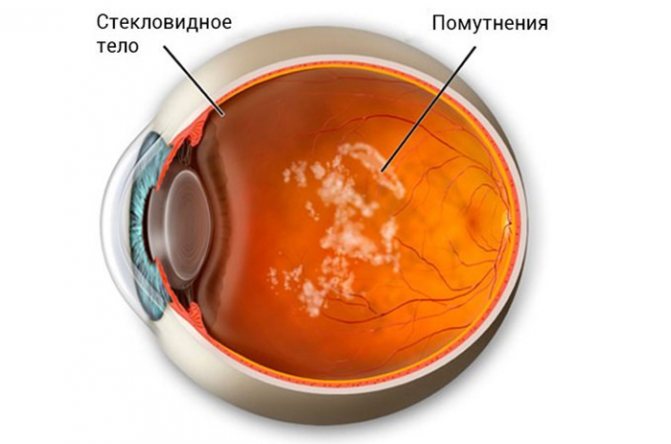
Главные изменения – это потеря прозрачности, утолщение и склеивание коллагеновых волокон, в результате чего тело принимает жидкую форму, сморщивается и отслаивается.
Заболевание обычно встречается в возрасте старше 50-55 лет, после 80 лет такие изменения характерны для 90 % людей. Патология чаще встречается у жителей развитых стран, поскольку она напрямую связана с увеличением продолжительности жизни.
Причины заболевания
Деструктивные изменения стекловидного тела могут возникать вследствие следующих факторов:
-
травмы глаза;
-
близорукость;
-
хронические заболевания органов зрения;
-
кровоизлияние и отслойка сетчатки;
-
нарушения деятельности эндокринной системы;
-
атеросклероз сосудов, артериальная гипертензия;
-
нарушение обмена веществ;
-
дефицит витаминов и полезных микроэлементов;
-
паразитарные поражения, при которых паразиты проникают с током крови в область глаза;
-
шейный остеохондроз;
-
инфекционные заболевания (сепсис, токсоплазмоз).
Спровоцировать деструкцию стекловидного тела могут гормональные нарушения в организме, операции на глазах, беременность, радиоактивное излучение и даже длительные эмоциональные переживания.
В группу риска входят
-
пожилые люди;
-
будущие матери;
-
лица, принимающие гормональные препараты;
-
женщины в менопаузе.
Если деструктивные изменения возникают на фоне отслоения сетчатки глаза, то есть риск полной потери зрения.
У детей деструкция стекловидного тела наблюдается сравнительно редко, и обычно развивается на фоне близорукости.
В основе патогенеза деструкции стекловидного тела находится изменение его структуры. В норме стекловидное тело прозрачное и представлено фибриллами, расположенными в геле. Различные патологические состояния и заболевания приводят к старению фибрилл, которые достаточно быстро рвутся, теряют свою эластичность. Поверх них происходит отложение различных продуктов старения в виде гранул. Именно эти гранулы человек воспринимает как “мушки” перед глазами.
Симптомы деструкции
Главный признак патологических изменений в стекловидном теле – это появление «мушек» или «пелены» перед глазами. При попытке сфокусировать зрение пациент замечает «перемещение» черных точек, нитей или «мушек». Особенно ярко этот признак проявляется, если смотреть на светлую поверхность предметов или на небо.
Иногда боковым зрением человек видит вспышки света, напоминающие молнии или чередующиеся пятна света, возникающие из-за образовавшихся в стекловидном теле пустот.
Усилить эффект «мушек» могут физические нагрузки или нервное перенапряжение.
В темном помещении пациент не испытывает подобных симптомов или общего дискомфорта.
Со временем больные начинают жаловаться на головные боли и снижение остроты зрения.
В зависимости от вида деструкции различают нитевидную, зернистую и кристаллическую формы.
Нитевидная больше характерна для людей пожилого возраста, зернистая форма развивается на фоне близорукости или воспалительных изменений глаза.
На начальной стадии развития болезни в процесс вовлекается только определенный участок органа. При отсутствии лечения болезнь прогрессирует, распространяясь на другие участки, и тогда уже диагностируют полную деструкцию стекловидного тела.
Пораженные участки вызывают сморщивание и уменьшение органа в размерах, на третьей стадии заболевания происходит задняя отслойка стекловидного тела.
Диагностика и лечение
Для подтверждения диагноза проводят следующие инструментальные исследования:
-
Офтальмоскопию – детальный осмотр глазного дна и оценку степени прозрачности оптической среды;
-
УЗИ глазного яблока;
-
биомикроскопию – исследование с помощью специальной трехзеркальной линзы;
-
визометрию – проверку остроты зрения;
-
тонометрию – осмотр с аппаратным измерением скорости и степени изменения формы глазной поверхности.
С помощью лампы при проведении биомикроскопии обнаруживают коллоидную структуру геля и хлопьевидные помутнения. Могут быть обнаружены коллагеновые волокна и скопления зернистых частиц серого или коричневого оттенка.
В проведении лабораторных анализов обычно нет необходимости, только при наличии острых воспалительных процессов пациенту назначают общий клинический анализ крови. В ряде случаев может понадобиться бактериальное исследование слезной жидкости.
Специфических эффективных методов лечения деструкции стекловидного тела не существует. Назначение медикаментозных препаратов и витаминных комплексов проводят с учетом общего состояния пациента и степени выраженности симптомов деструктивных изменений.
Консервативная терапия
Консервативная терапия направлена на улучшение микроциркуляции глаза.
С этой целью пациент принимает антиоксиданты. Рекомендованы и средства, улучшающие мозговое кровообращение.
Если деструктивные изменения стекловидного тела обусловлены наличием других патологий (например, сахарного диабета), лечение должно быть направлено на основное заболевание.
В качестве дополнительных методов лечения пациенту рекомендуют физиотерапевтические процедуры, гомеопатические средства, лазерную коррекцию.
При незначительных изменениях может помочь коррекция образа жизни: больше времени проводить на свежем воздухе, делать гимнастику для глаз, уменьшить время, проводимое перед экраном гаджетов. Показан и прием витаминных комплексов.
В ряде случаев общую поддержку оказывают биологически активные добавки, но перед их приемом необходимо проконсультироваться у врача.
Оперативное лечение
При выраженной степени поражения участков стекловидного тела показано хирургическое вмешательство.
Пациенту назначают витреолизис – малоинвазивное микрохирургическое вмешательство под местной анестезией. Оно проводится при задействовании YAG-лазерного излучения. Такой вид лечения позволяет замедлить прогрессирование болезни и улучшить состояние пациента.
При полной деструкции проводят витрэктомию. Эта операция предусматривает полное или частичное удаление стекловидного тела. Необходимость витрэктомии возникает при отслойке сетчатки, диабетической ретинопатии, тяжелых травмах глаза. Операцию проводят под общей или местной анестезией.
Прогноз и профилактика
При обращении к врачу-офтальмологу на ранней стадии болезни прогноз лечения благоприятен. Но даже на поздних стадиях качество жизни пациента можно улучшить, если назначить адекватное лечение, пренебрежение же им грозит потерей зрения.
Меры профилактики:
-
не допускать чрезмерных зрительных нагрузок;
-
выполнять лечебную гимнастику для органов зрения;
-
гулять на свежем воздухе;
-
включать в меню продукты, богатые витамином А, особенно полезно есть морковь и чернику;
-
исключить из рациона жирное мясо, копченые и острые блюда;
-
своевременно выявлять и лечить заболевания внутренних органов.
Важная часть профилактики – регулярное посещение офтальмолога.
Это правило особенно актуально для людей старше 40-45 лет, когда начинаются патологические изменения в структуре глаз.
Нарушения остроты зрения (близорукость, дальнозоркость) нужно обязательно корректировать очками или линзами.
Список литературы:
-
Кондрашов В. А., Щапкова М. М., Пугачева М. Г. ДЕСТРУКЦИЯ СТЕКЛОВИДНОГО ТЕЛА: ПАТОГЕНЕЗ И ЛЕЧЕНИЕ //Актуальные вопросы экономического развития современной цивилизации. – 2019. – С. 35-38.
-
Даниличев В.Ф.Современная офтальмология: Руководство для врачей.-СПб., 2000.- 666с.
-
Фазлыева Е. Р. К вопросу о деструкции стекловидного тела //Вестник Башкирского государственного медицинского университета. – 2017. – №. 3. – С. 113-116.
-
Майчук Ю.Ф. Паразитарные заболевания глаз.- М.: Медицина, 1998.-227 с.
-
БЕЗДЕТКО П. А. и др. Способ лечения патологии стекловидного тела. – 1993.