Дерматит век
Дерматит век – это воспалительное заболевание кожи век, возникающее в результате воздействия различных химических, физических или биологических агентов. Ведущим патогенетическим механизмом в развитии дерматита век является аллергическая реакция немедленного или замедленного типов.
Фактически дерматит – это ответная реакция организма на какой-либо аллерген, выражающаяся в изменении внешнего вида кожи и ее чувствительности.
Специфика строения кожи век способствует развитию аллергических реакций в виде отека век из-за рыхлого строения подкожно-жировой клетчатки и зуда в связи с повышенной чувствительностью кожи век.
Классификация
Дерматиты век классифицируются в зависимости от причины возникновения заболевания:
- Себорейный дерматит возникает на фоне гиперпродукции сальными железами секрета с участием условно-патогенных микроорганизмов грибковой природы.
- Медикаментозный дерматит – реакция кожи век не только на применение местных препаратов (глазные капли или мази), но и на системный прием препаратов или на введение лекарств путем электрофореза
- Контактный дерматит. Результат непосредственного контакта век с раздражителем. Наиболее часто вызывается косметическими средствами, остатками стирального порошка на постельном белье, натуральными или искусственными наполнителями подушек
- Атопический дерматит обусловлен комплексным воздействием факторов окружающей среды у людей с наследственной предрасположенностью.
- Вирусный (герпетический) дерматит может быть локализован не только на губах, половых органах, но и на веках. Ключевыми симптомами блефаритов является зуд век, сопровождающийся отеком различной степени выраженности и изменением цвета век. Боль носит вторичный характер и вызвана зачастую механическим повреждением эпидермиса при расчесах и последующим бактериальным инфицированием дефектов кожи.
Симптомы
Для отдельных форм имеются специфические симптомы:
Для герпетических дерматитов характерен выраженный зуд и жжение с образованием пузырьков на коже век с водянистым содержимым. Со временем на месте пузырьков образуются корочки, исчезающие в течение 2-х недель. Герпетический дерматит является самым опасным видом дерматитов век, так как воспаление может распространиться непосредственно на глаза и быть причиной снижения зрения. Заболевание часто сопровождается системными проявлениями – повышением температуры и головной болью.
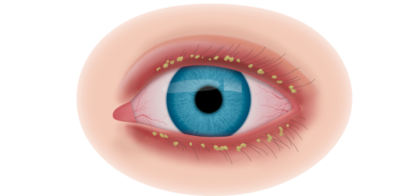
Для себорейного дерматита характерен жирный блеск, шелушение кожи и выпадение ресниц. Зуд, как правило, не характерен, но в ряде случаев шелушение кожи провоцирует появление расчесов, имеющих вид геморрагических корок. Часто в воспалительный процесс вовлекаются кожа бровей. А при системном характере захватывает все волосистые части тела. Возникновение застоя секрета в сальных железах угрожает присоединение инфекции и развитием гнойных процессов.
Для контактного дерматита характерен выраженный зуд, жжение и отек век, которые могут возникать как сразу после воздействия раздражителя, так и спустя продолжительный период. Выраженность реакции зависит от характера раздражителя. В случае облигатных раздражителей (вызывают аллергические реакции у всех людей контактировавшими с ними) реакция проявляется сразу после контакта с агентом и носит агрессивный характер. Условные раздражители провоцируют заболевание только у людей с повышенной чувствительностью. Реакция в этом случае может носить отсроченный характер.
Особенностью атопического дерматита век является развитие симптомов уже в детском возрасте и характеризуется рецидивирующим течением. Существенную роль в обострении воспаления играют внешние (климатические условия, агрессивные факторы внешней среды) или внутренние факторы (вирусные инфекции, болезни желудочно-кишечного тракта, заболевания эндокринной системы) Основными симптомами являются сухость кожи век, изначально появляющийся сильный зуд с покраснением в последующем кожи. При продолжительном обострении может развиваться повышенная утомляемость, раздражительность, тревожность.
Диагностика
Первостепенной задачей офтальмолога является дифференциальная диагностика воспалительных явлений век между дерматитом, являющимся аллергической реакцией и блефаритом, когда этиологической причиной воспаления является инфекция, проникающая в толщу века. Клиническая картина в обоих состояниях будет схожа, однако превалирующими симптомами при дерматите будет зуд и отек, тогда как при блефарите пациент будет жаловаться на боль и гиперемию.
Различные лабораторные методы исследования позволяют выявить аллергической реакции (общий анализ крови покажет повышение уровня эозинофилов, Ig E в крови– маркер гиперчувствительности немедленного типа, гистология биоптата позволяет выявить себорейный дерматит).
Аллергологические пробы помогут обнаружить провоцирующий фактор при атопическом или контактном дерматитах.
Для диагностики дерматита век часто требуется консультации таких специалистов, как аллерголог, дерматолог, гастроэнтеролог, эндокринолог.
Лечение
Терапевтическая тактика определяется причиной, вызывающей дерматит. Изначально необходимо исключить причину, вызывающую дерматит, что зачастую представляется наиболее сложной задачей. Порой результаты множества аллергологических проб не могут обнаружить аллерген, вызывающий реакцию век. Обычно с момента контакта с аллергеном до развития первых клинических симптомов проходит от 10 до 14 дней, что также затрудняет выявить причину дерматита.
Присоединение инфекционного воспаления при дерматитах может смазать клиническую картину. Лечение включает как местную терапию – применение специальных мазей, так и системный прием антигистаминных препаратов.
Применяются преимущественно гормональные противовоспалительные мази в начале заболевания, и гели. В качестве вспомогательной терапии могут использоваться гели с репаративным эффектом. При инфекционных осложнениях применяются комбинированные мази, содержащие антибактериальный компонент.
В случае герпетической этиологии необходима специфическая, противовирусная терапия, включающая как препараты местного, так и системного применения.
Нормализация питания, улучшение факторов окружающей среды также имеет немаловажное значение.
Профилактика
Лучший способ профилактики дерматита – избегание контакта с аллергенами и раздражающими веществами. Некачественная косметика, некоторые виды косметологические процедур, сомнительные гигиенические средства являются наиболее частой причиной контактного дерматита. Исходя из этого, следует тщательно выбирать косметические и гигиенические средства, с осторожностью подходить к таким популярным процедурам, как ламинирование или наращивание ресниц.
При появлении даже малейшей реакции на косметическое средство незамедлительно удалить с кожи вещество, вызвавшее реакцию. Необходимо помнить, что предупредить реакцию кожи век порой значительно легче, чем лечить развившийся дерматит впоследствии.