Лечение ретинита
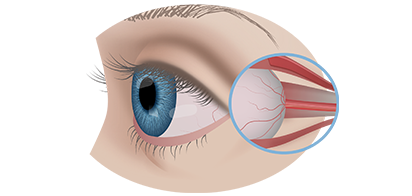
Ретинит - воспаление сетчатки глаза, чаще инфекционной природы. В большинстве случаев провокатором воспаления выступает бактериальная инфекция, реже вирусная и грибковая (обычно у людей с первичным или вторичным иммунодефицитом). Симптомы и последствия ретинита всегда серьезные – при длительном течении заболевания необратимо снижается острота зрения, вплоть до развития слепоты.
Ретинит имеет множество классификаций, чем расширяет спектр клинических проявлений, методов лечения. По форме течения различают острый и хронический ретинит. По области поражения выделяют тотальный (воспаление всей клетчатки), периферический (воспаление только края сетчатки), задний ретинит.
По природе развития выделяют туберкулезный, септический, сифилитический, токсоплазмозный ретиниты. Общими симптомами всех форм является диплопия, нарушение цветовосприятия, ухудшение зрительной функции ночью или при ярком свете.
Несмотря на схожесть различных форм ретинита по клинической картине, офтальмологи все же выделяют типичные для того или иного течения признаки. С этой целью пациентам показано комплексное обследование и проведение дифференциальной диагностики.
Протоколы лечения – основные особенности
Тактика лечения ретинита определяется причиной его возникновения, поэтому так важна дифференциальная диагностика с учетом многообразия форм и стадий ретинита. С этой целью проводят офтальмологические тесты, компьютерную периметрию, осмотр глазных структур, оптические или рентгенологические методы исследования. Природа развития ретинита может быть установлена при уточнении истории болезни пациента, сопутствующих инфекционных патологий. Определение этиологических факторов и типа возбудителя инфекции облегчает лечебный процесс.
Основное лечение консервативное, включает назначение лекарственных препаратов, сеансы физиолечения.
Медикаментозная терапия:
-
антибиотики (системные или местные препараты);
-
глюкокортикостероидные препараты местно (офтальмологические капли, мази);
-
противовирусные средства (при вирусной природе ретинита);
-
инъекции интерферона (исключено при иммунодефиците на фоне вынужденной иммуносупрессивной терапии);
-
витаминный комплекс.
Обязательны регулярные промывания конъюнктивальных мешков раствором натрия хлорида, антисептиками на водной основе. Если ретинит вызван сифилисом, токсоплазмами, туберкулезе, проводят лечение основного заболевания.
В качестве физиотерапии прибегают к электрофорезу, УВЧ-процедурам, зарядке для глаз.
При отслоении сетчатки глаза проводят лазерное лечение. Операции выполняются по показаниям и оценке возможной пользы и рисков.
Несмотря на объем медицинской помощи, некоторые виды ретинита сложно контролировать и вылечить на 100%. Цель терапии в таком случае направлена на замедление развития патологического процесса, сохранение зрительной функции. Раннее выявление и адекватное лечение может улучшить качество жизни пациента в перспективе, так как способно отсрочить наступление слепоты.
Лечение некоторых форм ретинита
Врожденная форма патологии, обусловленная патологией сосудистого компонента сетчатки глаза. Заболевание может манифестировать сразу после рождения или в подростковом возрасте. Чаще носит односторонний характер. У больных рано развивается глаукома с повышением внутриглазного давления, слепота. Симптомы ретинита Коатса специфичны и выражаются в следующих особенностях:
-
затуманенность зрения;
-
появление вспышек света;
-
калейдоскопические проявления – цветные хаотичные узоры.
При офтальмоскопии обращает внимание отслоение сетчатки, наличие лейкореи – белое свечение сетчатой оболочки. Представляет интерес и другая особенность. Фотографирование больного со вспышкой почти всегда определяет «желтый глаз». Это связано с отражением света от патологически расширенных сосудов, где есть холестериновые бляшки. При появлении на фотографиях у детей и взрослых дефекта «желтого глаза» следует обратиться к врачу-офтальмологу.
Консервативное лечение ретинита является неэффективным. Методом выбора терапии данной патологии является фотокоагуляция. Возможно применение комбинированных методов терапии - сочетание лазерокоагуляции с криотерапией. Наибольший эффект от лечения наблюдается в начальных стадиях заболевания1.
При осмотре глазного дна врач видит белые муфты с острыми краями с очагами кровоизлияния, отека. Дальнейшее развитие болезни поражает зрительный нерв, стойкое ухудшение зрения.
Лечение данного типа ретинита заключается в терапии основного заболевания с использованием системных глюкокортикостероидов.
Пигментный ретинит – наследственно обусловленная патология при аномалии развития основных анатомических структур сетчатки: палочек и колбочек. Первые симптомы отмечаются еще в детстве, но пик клинических проявлений приходится на подростковый или более старший возраст. Симптомы пигментного ретинита:
-
невозможность разглядывать объекты в сумерках или темноте;
-
нечеткость зрения;
-
расстройство различия цветов;
-
повышенная усталость глаз.
В дальнейшем пигментный ретинит осложняется сужением поля зрения, выпадением его периферических зон, туннельным зрением. Отсутствие лечения и на этом этапе рано приводит к слепоте.
Пигментный ретинит неизлечим, но врачи упорно работают над поиском новых методов терапии. В настоящее время для замедления снижения зрения применяют 2:
-
Ацетазоламид : на более поздних стадиях в центре сетчатки возможно развитие отека желтого пятна,что влияет на качество зрения. Ацетазоламид может уменьшить отек и улучшить зрение.
-
Пальмитат витамина А: высокие дозы этого соединения могут немного замедлять развитие пигментного ретинита. Однако, высокие дозы этого соединения могут быть токсичны. Поэтому необходимо строго следовать указаниям врача.
Солнцезащитные очки : они делают глаза менее чувствительными к свету и защищают их от вредных ультрафиолетовых лучей, которые могут ускорить потерю зрения.
Цитомегаловирусный ретинит (ЦМВ-ретинит) – воспалительный процесс в сетчатке глаза, вызванный активностью цитомегаловирусной инфекции. Чаще развивается у людей с иммунодефицитами различной природы, а также с ВИЧ-инфекцией. Для ЦМВ-ретинита характерно постепенное или острое снижение зрения наряду с вовлечением в патологический процесс других структур глаза.
Заболевание начинается с одной стороны, затем постепенно в патологический процесс вовлекается и второй глаз и процесс уже носит двусторонний характер. Обращает внимание нечеткость объектов в поле зрения, расплывчатость контуров. Болевой синдром, жжение, покраснение конъюнктивальных оболочек относятся к специфическим симптомам.
В первую очередь лечение ЦМВ-ретинита направлено на сам вирус. Препаратом выбора с доказанной эффективность в отношении цитомегаловируса является ганцикловир 3. Системное его применение позволяет контролировать инфекцию, но при этом он не способен элиминировать вирус из организма. Препарат применяется системно и длительно, т.к. распределение средства в глазное яблоко низкое. Однако при длительном курсовом его применении у пациент возникает риск развития септических осложнений.
Другими лекарственными средствами системного действия для лечения ЦМВ-ретинита являются валганцикловир, фоскарнет (применяется при наличии резистентности к ганцикловиру). Вышеперечисленные препараты при системном введении могут приводит к развитию миелосупрессии, поэтому для снижения побочных эффектов препараты можно вводить местно - интравитреально (это наиболее эффективный способ доставки лекарственных средств к глазному яблоку) .
Существует еще один современный способ доставки противовирусных средств к задней части глазного яблока - имплантация устройств, которые высвобождают лекарственные препараты в стекловидное тело.
-
Щуко, А. Г. (2014). Лазерная хирургия сосудистой патологии глазного дна. М.: Офтальмология.http://niidi.ru/dotAsset/e16b678a-c3fc-4af2-ba33-0ea0a14e5d24.pdf
-
https://www.webmd.com/eye-health/what-is-retinitis-pigmentosa
-
Першин, Б. С., Смирнова, А. Б., & Благов, С. Л. (2019). Лечение цитомегаловирусного ретинита. Офтальмохирургия, (3), 92-99.
-
http://niidi.ru/dotAsset/e16b678a-c3fc-4af2-ba33-0ea0a14e5d24.pdf